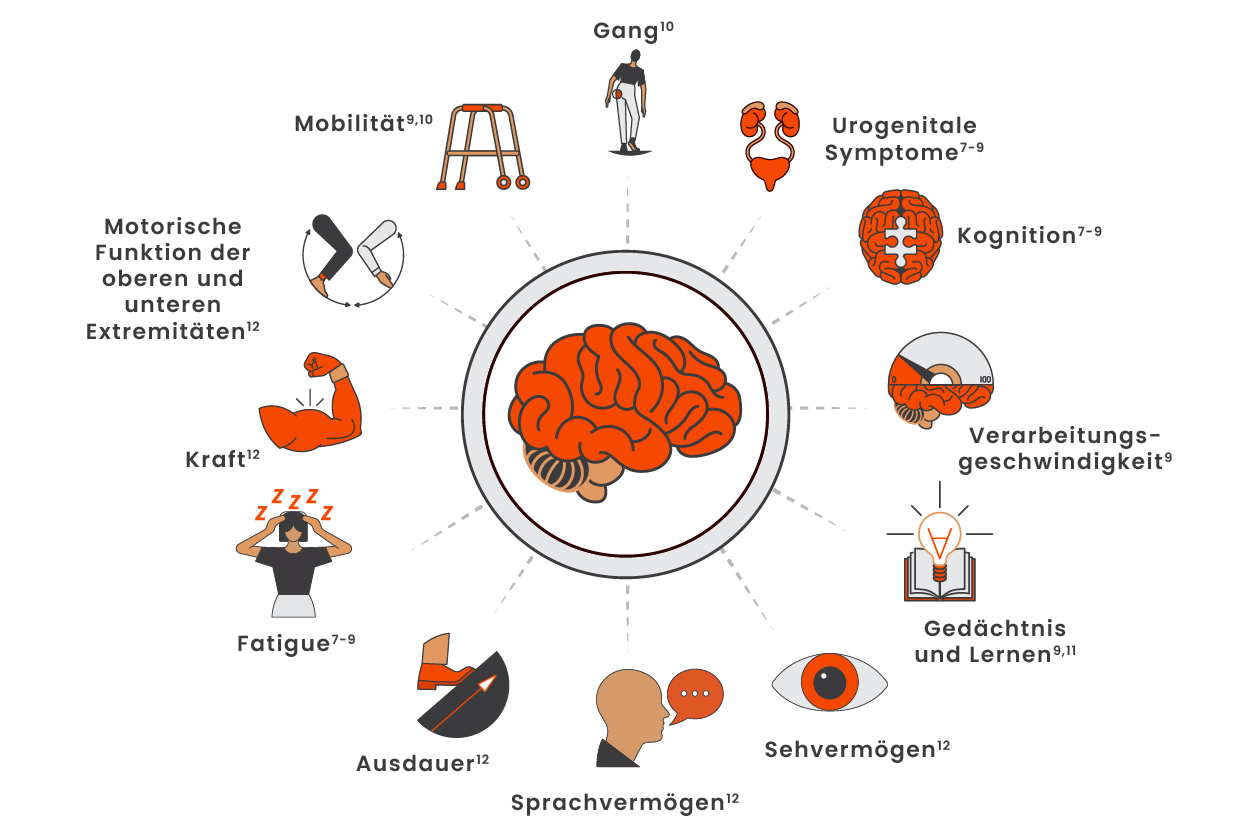
Behinderungsakkumulation kann sich langsam aufbauen – es ist also wichtig, dies proaktiv zu überwachen1
Selbst wenn RRMS-Patient*innen stabil erscheinen, verursacht schwelende Neuroinflammation weiterhin Schäden.1,2
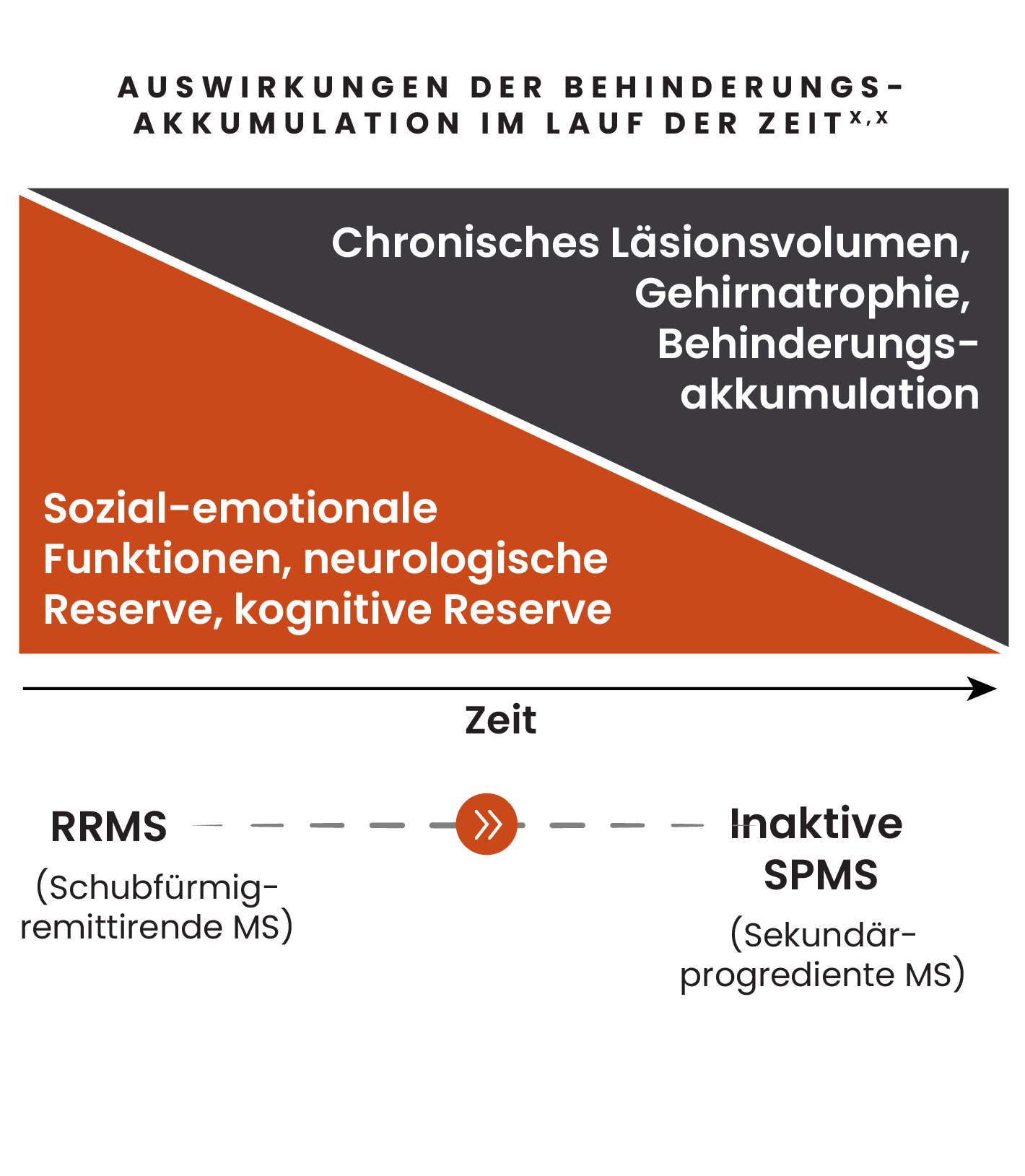
Durch schwelende Neuroinflammation hervorgerufene Schäden können langsam schrittweise zunehmen und sich schon Jahre vor einer naSPMS-Diagnose als allmähliche körperliche und/oder kognitive Beeinträchtigungen zeigen.1,2
Symptome können sich sukzessive verschlechtern, bevor sie als klinisch nachweisbare Behinderungsakkumulation erkennbar sind.3,4
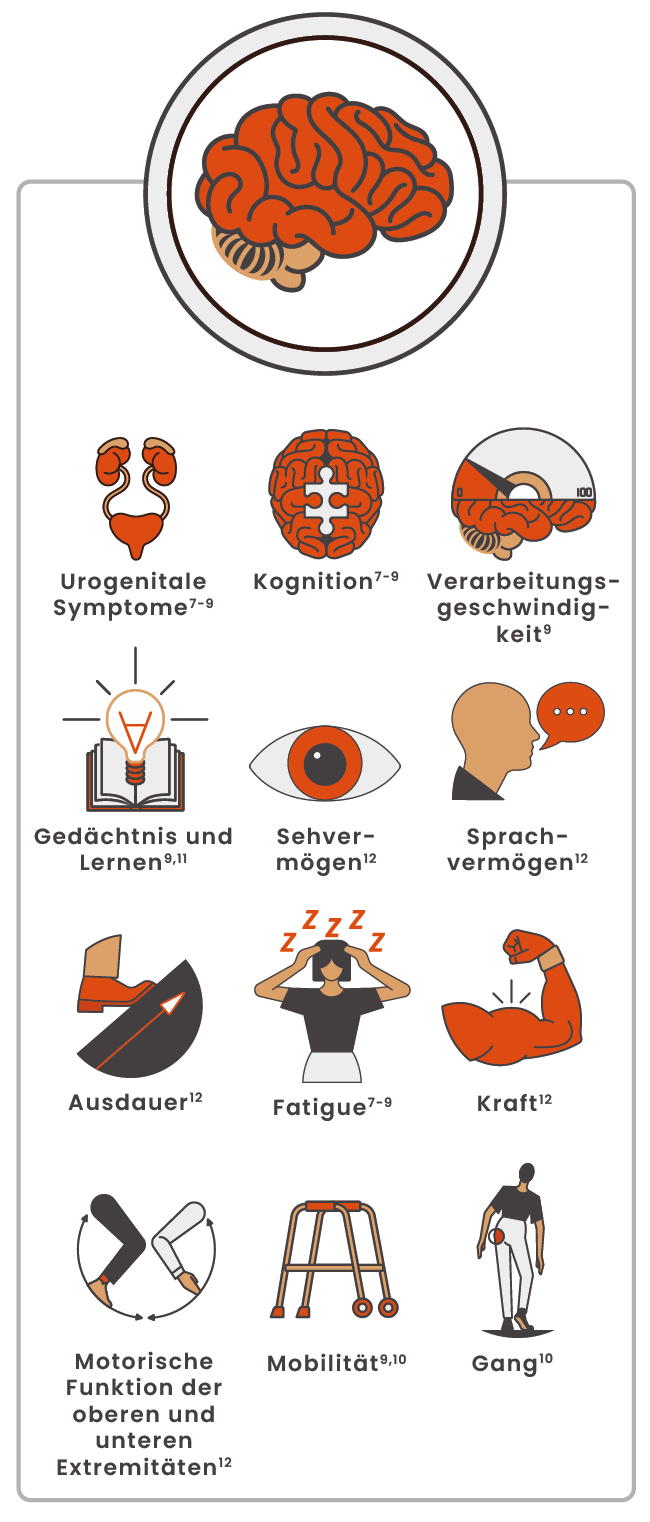
Körperliche und kognitive Beeinträchtigungen aufgrund schwelender Neuroinflammation können früh in Erscheinung treten7-9
Sich verschlechternde Fatigue, kognitive Defizite und Darm-/Blasensymptome wurden als frühe Anzeichen einer PIRA in RRMS berichtet.7-9
Patientenberichte sind ein wesentlicher Bestandteil für das Erkennen und Anerkennen subtiler Behinderungsprogression. Doch viele Patient*innen haben Schwierigkeiten, das langsame Einsetzen von Symptomen zu erkennen, ihre Behinderungen mit ihrer MS-Diagnose zu verbinden und/oder ihre Anzeichen und Symptome deutlich zu beschreiben.9
Bedenken, die Ihre Patient*innen äußern könnten7:
- Sie müssen Sport wie Tennis, Laufen etc. reduzieren oder ganz damit aufhören
- Sie haben Schwierigkeiten, mehr als eine Aufgabe gleichzeitig zu erledigen
- Sie müssen soziale Aktivitäten einschränken
- Sie sind weniger leistungsfähig im Job oder haben mehr Schwierigkeiten mit ihrer Arbeit als früher
Behinderungsakkumulation im Blick behalten
Veränderungen bei Anzeichen der Behinderung zu überwachen, kann beinhalten:
- Eine Baseline-Bewertung etablieren, einschließlich kognitiver Tests9
- Bedenken von Patient*innen einschätzen und anerkennen, durch proaktives Nachfragen und Ermutigung zu einer offenen Kommunikation9
- Regelmäßig klinische Bewertungsinstrumente in der Praxis einsetzen, beispielsweise den Timed 25-Foot Walk Test (T25FW), den 9-Hole Peg Test und den Symbol Digit Modalities Test (SDMT)13,14
- Neuausrichtung von Gesprächen mit Patient*innen, indem diese vergleichen, wie gut sie besondere Aktivitäten (z. B. Geburtstagsfeiern oder Urlaube) – über einen längeren Zeitraum betrachtet – durchführen können7
Mit Behinderungsakkumulation umgehen
Medikamentenfreie Behandlungen können Patient*innen helfen, ihre Behinderungsakkumulation zu bewältigen und Lebensqualität zu verbessern:
Körperlich
Physiotherapie und physische Rehabilitation, Bewegung und Gewichtsmanagement sowie Ernährungsumstellung15-18
Kognitiv
Kognitive Therapie und Rehabilitation sowie Achtsamkeitsübungen16,19,20
Sozial
Emotionale und Gruppenunterstützung19
Es ist wichtig, Behinderungsakkumulation proaktiv über den Verlauf einer MS-Erkrankung zu beobachten1
Erfahrungen mit schwelender Neuroinflammation
Schwelende Neuroinflammation kann unadressiert bleiben – hören Sie Sonias Bericht.
Mehr entdecken
Erfahren Sie alles über einen umfassenden Ansatz, MS zu adressieren
Referenzen:
-
Giovannoni G, Popescu V, Wuerfel J, et al. Smouldering multiple sclerosis: the ‘real MS’. Ther Adv Neurol Disord. 2022;15:17562864211066751. doi:10.1177/17562864211066751
-
Katz Sand I, Krieger S, Farrell C, Miller AE. Diagnostic uncertainty during the transition to secondary progressive multiple sclerosis. Mult Scler. 2014;20(12):1654-1657. doi:10.1177/1352458514521517
-
Cree BAC, Hollenbach JA, Bove R, et al; University of California, San Francisco MS-Epic Team. Silent progression in disease activity-free relapsing multiple sclerosis. Ann Neurol. 2019;85(5):653-666.
-
Scalfari A. MS can be considered a primary progressive disease in all cases, but some patients have superimposed relapses - Yes. Mult Scler. 2021;27(7):1002-1004.
-
Inojosa H, Proschmann U, Akgün K, Ziemssen T. A focus on secondary progressive multiple sclerosis (SPMS): challenges in diagnosis and definition. J Neurol. 2021;268(4):1210-1221.
-
Macías Islas MÁ, Ciampi E. Assessment and impact of cognitive impairment in multiple sclerosis: an overview. Biomedicines. 2019;7(1):22. doi:10.3390/biomedicines7010022
-
Bayas A, Schuh K, Christ M. Self-assessment of people with relapsing-remitting and progressive multiple sclerosis towards burden of disease, progression, and treatment utilization results of a large-scale cross-sectional online survey (MS Perspectives). Mult Scler Relat Disord. 2022;68:104166. doi:10.1016/j.msard.2022.104166
-
Portaccio E, Bellinvia A, Fonderico M, et al. Progression is independent of relapse activity in early multiple sclerosis: a real-life cohort study. Brain. 2022;145(8):2796-2805.
-
Lakin L, Davis BE, Binns CC, Currie KM, Rensel MR. Comprehensive approach to management of multiple sclerosis: addressing invisible symptoms—a narrative review. Neurol Ther. 2021;10(1):75-98.
-
Ziemssen T, Derfuss T, de Stefano N, et al. Optimizing treatment success in multiple sclerosis. J Neurol. 2016;263(6):1053-1065.
-
Halper J, Kennedy P, Miller CM, Morgante L, Namey M, Ross AP. Rethinking cognitive function in multiple sclerosis: a nursing perspective. J Neurosci Nurs. 2003;35(2):70-81.
-
Dillenseger A, Weidemann ML, Trentzsch K, et al. Digital biomarkers in multiple sclerosis. Brain Sci. 2021;11(11):1519. doi:10.3390/brainsci11111519
-
Koch MW, Mostert JP, Wolinsky JS, et al. Comparison of the EDSS, timed 25-foot walk, and the 9-hole peg test as clinical trial outcomes in relapsing-remitting multiple sclerosis. Neurology. 2021;97(16):e1560-e1570. doi:10.1212WNL.0000000000012690
-
Brochet B, Deloire MSA, Bonnet M, et al. Should SDMT substitute for PASAT in MSFC? A 5-year longitudinal study. Mult Scler. 2008;14(9):1242-1249. doi:10.1177/1352458508094398
-
Döring A, Pfueller CF, Paul F, Dörr J. Exercise in multiple sclerosis – an integral component of disease management. EPMA J. 2012;3(1):2. doi:10.1007/s13167-011-0136-4
-
Feinstein A, Amato MP, Brichetto G, et al. Study protocol: improving cognition in people with progressive multiple sclerosis: a multi-arm, randomized, blinded, sham-controlled trial of cognitive rehabilitation and aerobic exercise (COGEx). BMC Neurol. 2020;20(1):204. doi:10.1186/s12883-020-01772-7
-
Stampanoni Bassi M, Centonze D. Specific dietary interventions to tackle obesity should be a routine part of recommended MS care – Yes. Mult Scler. 2020;26(13):1627-1629. doi:10.1177/1352458520916701
-
Kheirouri S, Alizadeh M. Dietary inflammatory potential and the risk of neurodegenerative diseases in adults. Epidemiol Rev. 2019;41(1):109-120. doi:10.1093/epirev/mxz005
-
Gil-González I, Martín-Rodríguez A, Conrad R, Pérez-San-Gregorio MÁ. Quality of life in adults with multiple sclerosis: a systematic review. BMJ Open. 2020;10(11):e041249. doi:10.1136/bmjopen-2020-041249
-
Blankespoor RJ, Schellekens MPJ, Vos SH, Speckens AEM, de Jong BA. The effectiveness of mindfulness-based stress reduction on psychological distress and cognitive functioning in patients with multiple sclerosis: a pilot study. Mindfulness. 2017;8(5):1251-1258. doi:10.1007/s12671-017-0701-6